科技日报记者 陈曦
10月5日,正值世界脑膜炎日。流行性脑脊髓膜炎(以下简称流脑)是一种高致死率和致残率的疾病,威胁着人类的生命健康安全。尽管近年来,社会各界对流脑的认知与防范意识已有所增强,但其危害仍不容小觑。
流脑初期症状与普通感冒相似
流脑,是一种由脑膜炎球菌引发的急性呼吸道传染性疾病,已被我国列为法定乙类传染病。该疾病对婴幼儿、儿童及青少年的健康构成了严重威胁,呈现出年龄越小,发病率越高的趋势。尤其是1岁以内的婴幼儿群体,其发病率显著偏高。
流脑隐性感染率高,防控难度大。在疾病流行期间,人群的带菌率可能高达25%至50%。带菌者通过呼吸道飞沫及亲吻等日常亲密接触,均可能成为流脑传播和感染的潜在源头。
天津疾控中心免疫规划所疫苗预防疾病监测科主任张国平提醒道:“流脑的初期症状与普通感冒极为相似,包括发热、咳嗽和咽痛等,这些轻微的症状往往容易被忽视。然而,若感染流脑,这些症状可能在短短24小时内急剧恶化,对患者的生命构成严重威胁。特别是暴发型流脑,若未能及时得到治疗,患者可能在6—24小时内失去生命。”
数据显示,在1岁以内的流脑患儿中,每4位就有1位不幸离世。即便有患者能够存活,也可能会留下永久的后遗症。在幸存的流脑患儿中,每10位就有1至2位会遭受严重的后遗症困扰,如耳聋、失明、认知障碍、惊厥、运动障碍等,这些后遗症往往会伴随患者一生,极大地影响他们的生存质量。
高价数结合流脑疫苗防护更全面
流脑在我国历史上曾数次大规模流行,但自2007年流脑疫苗被正式纳入国家扩大免疫计划以来,该疾病的发病率已得到有效控制,维持在较低水平。尽管如此,接种疫苗后不幸感染的病例仍偶有发生。
张国平告诉记者,若患者感染的是疫苗未覆盖的血清群,其发病风险则依旧存在。
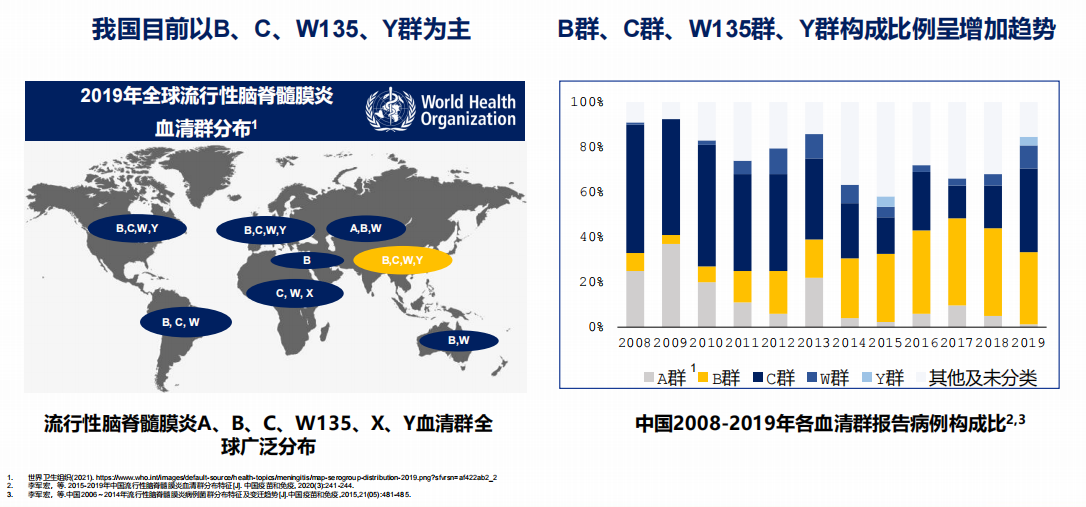
目前,已知的脑膜炎球菌可分为12种血清群,其中A、B、C、W、X、Y血清群是引发流脑的“元凶”。如果接种的疫苗与感染的血清群不匹配,那么疫苗将无法有效发挥预防作用。
当前,我国市场上已有多款流脑疫苗,包括A群流脑多糖疫苗、A+C群流脑多糖疫苗、A+C群流脑结合疫苗、ACYW135群流脑多糖疫苗以及ACYW135群流脑结合疫苗等。面对如此繁多的疫苗种类,家长到底应该如何选择流脑疫苗?
张国平建议,家长应选择价数更高、采用结合工艺的流脑疫苗,以便给孩子们提供更广泛、更持久的保护。所谓价数更高,即疫苗能够预防的血清群更多;而结合工艺则是相对于目前市场上的多糖工艺而言,其产生的抗疫杀菌效果更强,且能够产生免疫记忆。
应尽早给孩子接种流脑疫苗
由于流脑的发病年龄往往从2至3月龄开始,且在5岁以下儿童中,尤其是3至12月龄的婴儿中发病率最高。因此,专家们普遍建议尽早给孩子接种流脑疫苗。
目前,在国内市场上,满足更小月龄宝宝接种、覆盖菌群较广的流脑疫苗是四价流脑结合疫苗,可以覆盖A、C、Y、W135血清群,相比其他流脑疫苗,能给小月龄的孩子更广泛地保护。这也是近几年来,我国疫苗研发的重要突破之一,实现了在流脑防控上与发达国家接轨。
“结合疫苗是一种特别设计的疫苗,它将细菌多糖抗原与一种蛋白质载体通过化学方法共价连接起来。”张国平解释道,在结合疫苗中,载体蛋白的作用是帮助多糖抗原被T细胞识别,并促进B细胞产生抗体。而选择作为载体的蛋白质,通常是像白喉毒素无毒突变体(CRM197)这样具有强免疫原性的物质。这些载体不仅能增强免疫系统的应答,还能诱导免疫记忆,使得后续接种时能更快更有效地生成保护性抗体。
最新版《中国脑膜炎球菌疫苗预防接种专家共识》明确提出,四价流脑结合疫苗曼海欣可替代免疫规划疫苗的A群多糖和相应剂次AC群多糖疫苗,是我国2岁以下婴幼儿预防Y群和W135群流脑的不二选择。
流脑防控,任重道远。为此,世界卫生组织于2021年发布了《到2030年战胜脑膜炎:全球路线图》,为全球流脑防控工作指明了方向,提出了“迈向没有脑膜炎的世界”的共同愿景。“大家共同努力,方可建立起坚不可摧的防线,让流脑无处藏身,最终实现对这一疾病的彻底根除。”张国平说。
(受访者供图)