科技日报记者 张梦然
美国加州大学旧金山分校参与的联合团队开发出一种突破性“体内药厂”方法,可绕过当前嵌合抗原受体T细胞(CAR-T)疗法中昂贵且耗时的体外制造流程,直接在患者体内“改造”出抗癌免疫细胞,为癌症治疗带来了新可能。这项研究发表在近期《自然》杂志上,标志着细胞与基因疗法向更普惠、更便捷的方向迈出了关键一步。
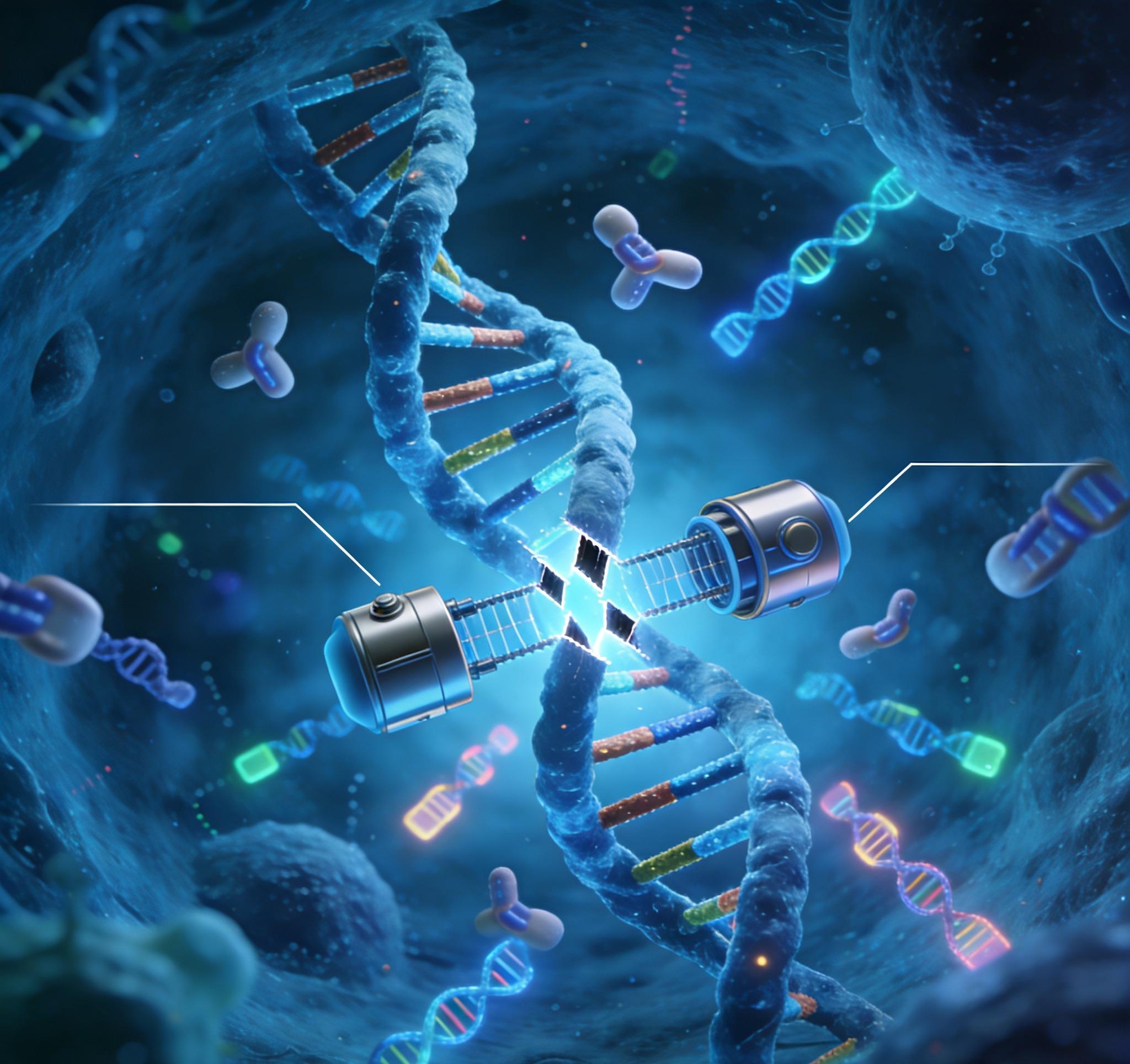
目前,CAR-T疗法是某些血癌的有效治疗手段。但该疗法需提取患者自身的T细胞,在专业实验室中通过基因工程为其装上识别癌细胞的“导航器”(即嵌合抗原受体CAR),然后再回输患者体内。整个过程耗时数周、费用高昂,且患者通常需先接受具有损伤性的化疗,许多患者因此无法获得治疗。
此次团队设计了一套精密的“双粒子”递送系统。其中,一个粒子表面带有能精准识别T细胞的抗体,确保基因编辑工具只作用于目标细胞;另一个粒子则携带着编码抗癌CAR的基因指令,并利用CRISPR-Cas9基因编辑技术,将其精确插入T细胞基因组的特定位置。这个位置确保CAR基因只能在T细胞中被激活表达,从而最大限度地降低了“脱靶”风险。
在患有侵袭性白血病、多发性骨髓瘤以及实体肉瘤的小鼠模型中,单次注射这种“双粒子”系统,就成功在体内生成了大量功能性CAR-T细胞。这些细胞在两周内几乎清除了所有可检测到的癌细胞,甚至在传统CAR-T疗法效果不佳的实体瘤方面也显示出潜力。
尤为引人注目的是,在体内直接生成的这些CAR-T细胞,其抗癌活性和持久性甚至可能优于在体外培养的同类细胞。这可能是因为细胞免受体外培养过程带来的一些功能损耗。
尽管前景广阔,但该技术仍需经过严格的人体临床试验来验证其安全性与有效性。如果未来能在人类临床试验中获得成功,则有望大幅降低治疗成本、缩短等待时间,并使更多社区医院有能力提供这种疗法,而不必仅限于大型癌症中心。




 网友评论
网友评论